Fakta
- I Sverige insjuknar omkring 100 personer per år i KML.
- Nästan 60 procent av de med KML har inga symtom när de får sin diagnos.
- Diagnosen ställs med hjälp av blodprov och benmärgsprov.
Kronisk myeloisk leukemi, KML, är en blodcancersjukdom. Den uppstår på grund av en genetisk förändring i stamceller i benmärgen. Förändringen kan uppstå under livets gång.
Granskad av: Martin Höglund, överläkare hematologisektionen, Akademiska Sjukhuset
KML är en blodcancersjukdom som uppstår på grund av en genetisk förändring i de stamceller i benmärgen som bildar våra blodkroppar. Förändringen är inte medfödd utan kan uppstå under livets gång.
Den genetiska förändringen kallas Philadelphiakromosom. Kromosomen leder i sin tur till att ett speciellt protein, BCR::ABL1, bildas. Proteinet gör att sjukdomen fortsätter att utvecklas.
Sjukdomen kan delas in i tre olika faser
Den kroniska fasen är en lugn fas som sedan kan accelerera och övergå i en blastkris. En blastkris är när det finns så många omogna celler i benmärgen att kroppen inte klarar av det.
De allra flesta, nio av tio, är i den kroniska fasen när de får sin diagnos. Om sjukdomen inte behandlas riskerar den att accelerera och övergå i en blastkris som är livshotande.
Vanliga symtom som kan finnas vid KML är
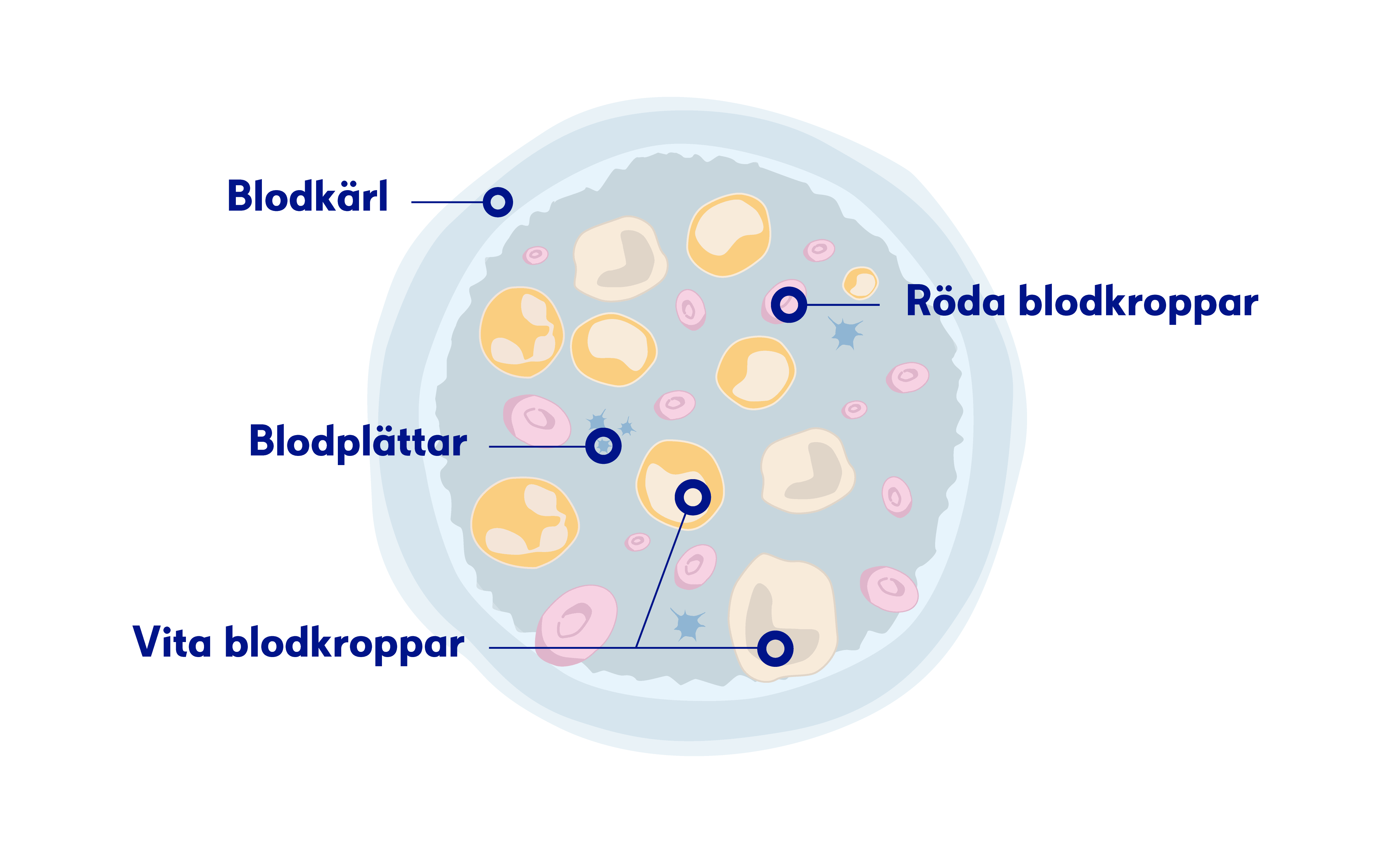
Nästan 60 procent av de med KML har inga symtom när de får sin diagnos. Ofta väcks misstanke om KML på grund av att ett blodprov visar på kraftigt förhöjt antal vita blodkroppar.
Mycket förhöjda värden av vita blodkroppar, höjda värden av blodplättar (trombocyter) och ibland brist på röda blodkroppar kan väcka misstanke om KML.
Diagnosen ställs med hjälp av blodprov och benmärgsprov. Benmärgsprovet tas vanligtvis från bäckenbenskammen genom att suga upp benmärg med en nål och spruta. Innan undersökningen ges alltid lokalbedövning.
Proverna analyseras hos patologen, men också i ett genetiskt laboratorium. Vid KML hittas Philadelphiakromosomen både i blodet och i benmärgen.
Det första målet när någon har fått en KML-diagnos i kronisk fas är att förhindra att sjukdomen utvecklas vidare och hamnar i en blastkris.
Den inledande behandlingen kan vara cytostatika eller leukaferes, medan den huvudsakliga behandlingen är att sätta in en tyrosinkinashämmare.
Om du har högt antal vita blodkroppar och det finns en stark misstanke om KML, men det fortfarande inte har kommit några provsvar som bekräftar diagnosen, sätts cytostatika in i väntan på svaret.
Syftet är att snabbt få ner antalet vita blodkroppar och bromsa sjukdomsutvecklingen. Det cytostatikum som används kallas hydroxyurea och ges i tablettform.
Vanliga biverkningar kommer från mag-tarmkanalen som illamående, kräkningar, diarré eller förstoppning.
Läs mer om cytostatikabehandling
Om antalet vita blodkroppar är högt och ger symtom som till exempel huvudvärk, dimmig syn, förtätning i lungorna på en röntgenbild (lunginfiltrat) eller ofrivilligt stånd som inte vill ge med sig (priapism) kan en leukaferes tillfälligt behöva göras.
Då kopplas du upp till en apparat som filtrerar bort vita blodkroppar ur ditt blod. Det går till så att du får en plastkateter i varje arm. Från den ena katetern tas ditt blod för att via en slang föras till apparaten och i den andra katetern får du via en slang tillbaka det filtrerade blodet.
Behandlingen kombineras alltid med cytostatikabehandlingen som beskrivs ovan.
TKI är ett målinriktat läkemedel som blockerar BCR::ABL1. Blockeringen kan ske på olika sätt. Det finns i dag fler olika TKI-läkemedel och de delas upp i den ordning de kom i första-, andra- och tredje generationens TKI. Att byta sort kan ibland ge bättre effekt eller mindre biverkningar. Behandlingen ges i tablettform.
Biverkningarna kan delas upp i tre grupper:
Du svarar bra på behandlingen om du efter 3 månader med TKI har mindre än 10 procent BCR::ABL1, eller om du har mindre än 35 procent Philadelphiakromosom-positiva celler. Om behandlingen inte fungerar som det var tänkt kan man justera eller byta behandling.
Behandlingen pågår ofta resten av livet. En del personer som under lång tid har haft mycket bra effekt av sin behandling kan få prova att sluta med behandlingen. Efter avslutad behandling följs man upp med täta kontroller.
Asciminib, en så kallad STAMP-hämmare, är ett nyare läkemedel som används vid behandling av KML. Det fungerar på ett annat sätt än de flesta andra läkemedel mot KML. Asciminib kan vara ett alternativ för personer som redan har provat minst två andra behandlingar som inte har fungerat tillräckligt bra.
Läkemedlet hjälper till att bromsa sjukdomens utveckling genom att blockera viktiga signaler i cancercellerna.
Om sjukdomen accelererar eller har kommit till en blastkris kan en stamcellstransplantation övervägas. Före transplantationen ges vanligtvis andra generationens TKI kombinerad med cytostatika enligt något av akutleukemiprotokollen.
Man känner i dag inte till vad det är som orsakar KML. Hos överlevande efter atombomberna i Japan gick det att se en viss ökning av antalet KML-fall. Men lägre doser av joniserande strålning har inte gått att koppla till ökad risk för sjukdomen.
Någon ärftlighet har inte heller gått att påvisa.
I Sverige insjuknar omkring 100 personer per år i KML. Sjukdomen är lite vanligare hos män än hos kvinnor. Risken för att insjukna i KML ökar ju äldre man blir. I Sverige ligger medianåldern för de som får sjukdomen på 59 år.
Prognosen har förbättrats väldigt mycket sedan TKI-behandlingen kom i början av 2000-talet. Personer under 70 år som får sin diagnos i kronisk fas har samma förväntade överlevnad som resten av befolkningen.
De som får sin diagnos efter 70 års ålder har en något försämrad överlevnad.
Om diagnosen ställs när sjukdomen är i blastkris eller om sjukdomen övergår i en blastkris är prognosen dålig. Det handlar dock om en mindre mängd personer.

Få vår broschyr om blodcancer som praktisk pdf och läs när du har tid.
Genom att skicka din e-postadress samtycker du till att vi behandlar din e-postadress för att skicka information löpande. Läs mer i vår integritetspolicy

Få vår broschyr om blodcancer som praktisk pdf och läs när du har tid.
Genom att skicka din e-postadress samtycker du till att vi behandlar din e-postadress för att skicka information löpande. Läs mer i vår integritetspolicy
Genom att skicka din e-postadress samtycker du till att vi behandlar din e-postadress för att skicka information löpande. Läs mer i vår integritetspolicy
Redan när du får besked om att du har kronisk myeloisk leukemi bör sjukvården sätta igång planeringen av din rehabilitering så att du efter färdig behandling kan leva ett så bra liv som möjligt, både kroppsligt och själsligt.
Din kontaktsjuksköterska har ansvar för att planera och samordna din rehabilitering.
Läs mer om cancerrehabilitering
Har du frågor och funderingar om cancer är du varmt välkommen att kontakta oss på Cancerlinjen.
Linjen är bemannad av legitimerad vårdpersonal med lång erfarenhet av cancervård.
Ring 010-199 10 10 eller skicka ett mejl till Cancerlinjen.
Att få ett cancerbesked kan vara svårt. Det är vanligt att reagera med oro, nedstämdhet och känslor av overklighet. För många kan det vara skönt att dela sina tankar med andra eller få veta hur andra har hanterat känslorna.
Efter cancerbeskedet finns det också praktiska saker som måste tas om hand. Det kan handla om allt från sjukskrivning och ekonomi till hjälpmedel och rättigheter.
Få praktiska råd efter cancerbeskedet
Efter ett cancerbesked har du rätt till en kontaktsjuksköterska. Kontaktsjuksköterskan är med och samordnar vården, hjälper dig att veta vad som händer och fungerar som en central kontaktperson för dig som är sjuk och för närstående.
Vad gör en kontaktsjuksköterska?
För de som är närstående till någon som är sjuk kan det vara skönt att lära sig mer om sjukdomen och få tips och råd på hur man kan stötta.
För dig som är närstående till någon med cancer
Behandlingen är över och cancern borta. Läge att fira och att njuta av livet, tycker omgivningen. Men i stället för livsglädje känner många färdigbehandlade mest rädsla och oro.
Läs om oro, återhämtning och rehabilitering
Kunskapsbanken är ett kunskapsstöd för cancervården med alla nationella vårdprogram, standardiserade vårdförlopp (SVF) och Nationella regimbiblioteket från Regionala cancercentrum.
Kunskapsbanken, Regionala cancercentrum
Cancerfondens expertråd består av docenter, professorer, överläkare, diagnosansvariga och specialister inom onkologi, hematologi, kirurgi, gynekologi, urologi och dermatoskopi som faktagranskar våra texter.
Internetmedicin är en kunskapsdatabas för läkare med översikter för diagnostik och behandling av sjukdomstillstånd.
Hittade du informationen du sökte?