Fakta
- För att upptäcka urinblåsecancer görs en CT-urografi.
- Urinblåsecancer är ovanligt före 45 års ålder.
- Ingen ärftlig komponent har påvisats kopplat till att utveckla urinblåsecancer.
Det första tecknet på cancer i urinblåsan är i de flesta fall blod i urinen. Urinblåsecancer är tre gånger vanligare hos män än hos kvinnor. De flesta som drabbas är 65 år eller äldre.
Granskad av: Anders Ullén, specialistläkare, Karolinska universitetssjukhuset
Vid cancer i urinblåsan är det i de flesta fall en cell i urinblåsans slemhinna som har börjat dela sig ohämmat och efter en tid, kanske flera år, bildat en tumör.
I cirka två tredjedelar av fallen växer urinblåsecancer på slemhinnans ytskikt eller i bindväven, så kallad ytlig urinblåsecancer.
I resten av fallen har cancern växt ner i djupliggande vävnader i och kring urinblåsan, så kallad muskelinvasiv urinblåsecancer.
Det finns också en speciell form som kallas urinblåsecancer in situ – en urinblåsecancer som växer ytligt bara på slemhinnan och som inte har någon synlig tumör.
Första symtomet på cancer i urinblåsan är blod i urinen, så kallad hematuri. Andra symtom är att behöva kissa ofta och att det svider när du kissar. Trötthet, viktminskning och smärta i urinblåsan kan också vara symtom på urinblåsecancer.
Vanliga symtom på urinblåsecancer är
Det första symtomet på cancer i urinblåsan är i de allra flesta fall synligt blod i urinen, så kallad hematuri. Det är vanligt att blod syns i urinen vid ett tillfälle och att det sedan går en tid innan symtomet återkommer.
Därför bör du som upptäcker blod i urinet genomgå en fullständig utredning, även om det bara kommit blod vid något enstaka tillfälle.
I en del fall kan cancern orsaka smärta, speciellt om tumören växer på djupet i urinblåsan. Men det vanligaste är att blod i urinen förekommer utan att man har värk samtidigt.
Vid mer avancerad urinblåsecancer kan du bli trött och gå ner i vikt.
Ett annat vanligt symtom är att behöva kissa ofta och att det svider när du kissar. Symtomen beror oftast på urinvägsinfektion, men om det inte finns en bakomliggande infektion är det viktigt att undersökas ordentligt.
Tumörer både i de nedre och de övre urinvägarna medför en ökad risk för urinvägsinfektion. Därför är det bra att utredas om man har återkommande urinvägsinfektioner.
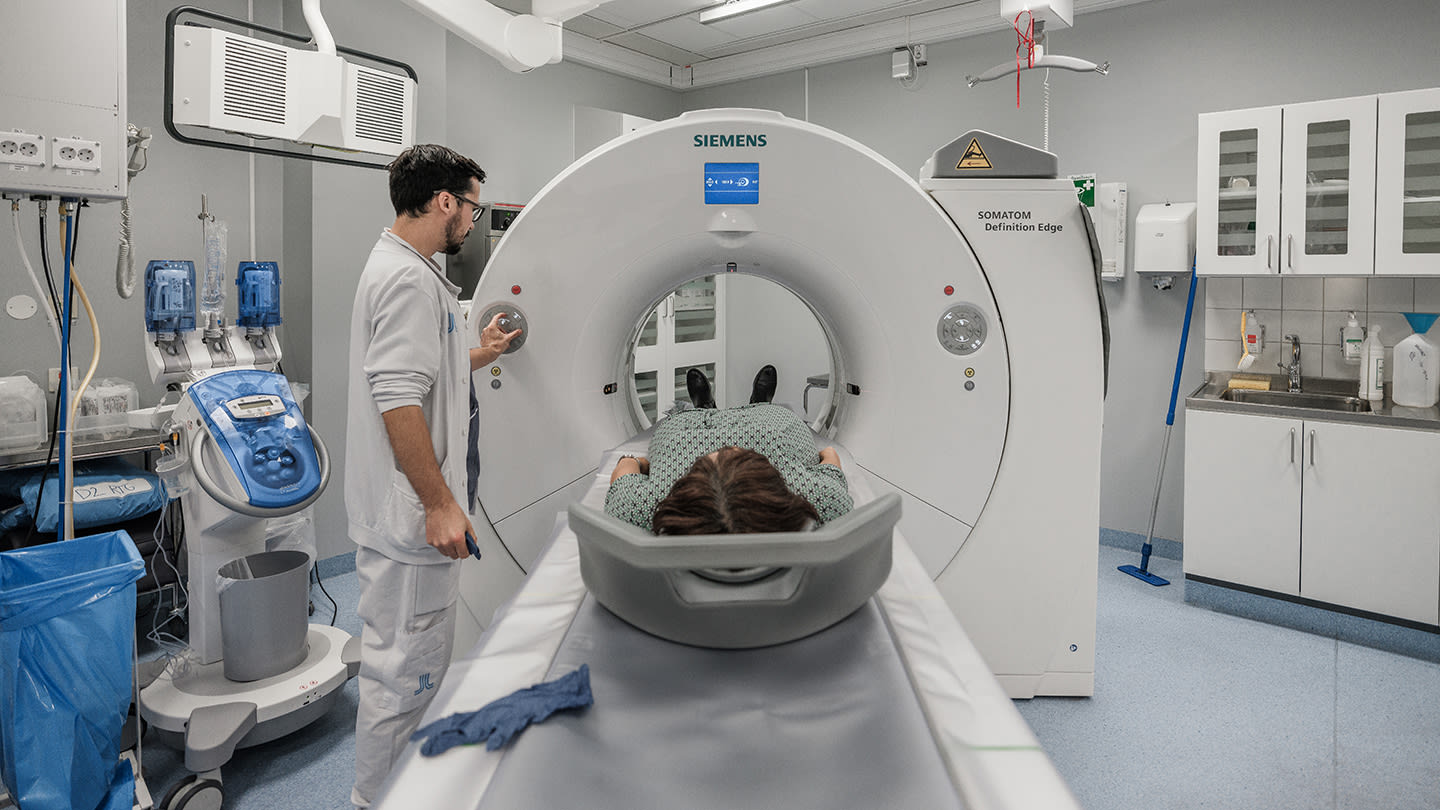
För att upptäcka urinblåsecancer görs en CT-urografi. Det är en datortomografi av urinvägarna.
Efter datortomografin görs en cystoskopi. Då används ett så kallat cystoskop som består av ett tunt rör med en kamera i.
Man kan också behöva göra en mindre operation, en så kallad TUR-B, för att ta ut vävnadsprov från den misstänkta tumören som sedan undersöks i mikroskop.
Mer om de olika undersökningarna:
CT-urografi är datortomografi av urinvägarna. Det är den första undersökning som görs när man misstänker urinblåsecancer.
Med hjälp av skiktröntgen kan man få mycket detaljerade bilder av njurar, urinledare och urinblåsa. Då går det att se om det finns några förändringar eller hinder i urinvägarna som gör att urinen inte kan passera som den ska. Det kan till exempel vara njurstenar, men också tumörer.
Undersökningen genomförs med kontrastmedel som sprutas in i en tunn plastslang som förs in i ett blodkärl i armen.
Innan undersökningen behöver du oftast dricka vatten på röntgenavdelningen för att urinblåsan ska fyllas och 15-20 minuter före undersökningen får du inte gå på toaletten.
Du får klä av dig på den del av kroppen som ska undersökas, men du kan få skyddande klädsel över dig om det känns obekvämt.
Under undersökningen får du ligga på en brits (ofta på magen) som sedan förs in i en cirkelformad öppning i röntgenapparaten. För att bilderna ska bli bra måste du ligga stilla.
Om du av någon anledning inte klarar av att ligga någorlunda stilla på mage eller rygg går undersökningen inte att genomföra.
En till två dagar efter undersökningen är det bra att dricka extra mycket vätska så att inte njurarna tar skada av kontrastmedlet.
Undersökningen tar vanligtvis 20-60 minuter. Svaret på vad röntgen visade får du av den läkare som har beställt undersökningen.
Det kan finnas lokala variationer i hur undersökningen går till så det är viktigt att du läser den information som du får från din röntgenavdelning.
Efter CT-urografin görs en cystoskopi. Instrumentet som används kallas cystoskop och består av ett tunt rör med en kamera i.
Före undersökningen sprutas bedövningssalva in i urinröret. Därefter förs cystoskopet genom urinröret in i blåsan.
Via kameran kan läkaren inspektera hela urinblåsan och ta cellprov från urinblåsans slemhinna genom att skölja ut celler med koksaltlösning.
Efter undersökningen kan man ha urinträngningar, behöva kissa ofta, sveda och eventuellt blod i urinen i upp till en vecka utan att det behöver vara en urinvägsinfektion
Om en misstänkt urinblåsecancer upptäcks under cystoskopin görs en operation som kallas TUR-B, transuretral resektion, i urinblåsan.
Det betyder att tumörvävnaden i urinblåsan hyvlas och bränns bort med hjälp av ett särskilt operationscystoskop. Operationen kräver ordentlig bedövning och görs vanligen med ryggbedövning eller narkos.
Vid ingreppet tas prover från själva tumören för att få en säker diagnos och prover från olika djup i urinblåseväggen för att bedöma om tumören växer på djupet i blåsväggen eller om den växer ytligt
De vävnadsprov som tas vid TUR-B-operationen undersöks med hjälp av mikroskopi för att se hur mycket tumörcellerna avviker från normala celler. Ju mer tumörcellerna avviker, desto mer aggressiv är i regel tumören.
Den mikroskopiska bedömningen görs av en patolog och kallas för malignitetsgradering.
Tumören klassificeras enligt ett speciellt system och oftast enligt en 3-gradig skala:
Behandlingen av urinblåsecancer varierar beroende på cancercellernas utbredning.
Förutom typen av urinblåsecancer finns det en rad andra saker som påverkar valet av behandling. Till exempel vägs vinsten av behandlingen in mot risken för biverkningar.
Läkaren ska också alltid ta hänsyn till dina behov och önskan, ålder, övriga sjukdomstillstånd, njurfunktion och allmäntillstånd.
Mer om behandlingar av de olika typerna av urinblåsecancer:
Ytligt växande tumörer vid urinblåsecancer kan oftast tas bort helt med hjälp av TUR-B-operation.
Operationen görs via urinröret med hjälp av ett instrument som heter cystoskop. Med cystoskopen kan den ytliga tumören hyvlas bort.
I vissa fall, särskilt om tumörutbredningen är stor eller om tumören kan ha vuxit ner i muskulaturen, kan man behöva upprepa ingreppet inom någon månad.
Många som har haft den här typen av ytlig tumör får längre fram nya tumörer i urinblåsan. Det är därför vanligt att behöva göra kontroller under resten av livet.
Om en ny tumör upptäcks görs en ny TUR-B.
Hos de som har hög benägenhet att få nya ytliga blåstumörer kan instillationsbehandling användas för att minska risken för återfall.
Instillationsbehandling innebär att urinblåsan behandlas medicinskt genom att spruta in, instillera, läkemedel direkt via en kateter i urinröret. Genom att läkemedlen stannar i blåsan tills den töms på naturligt sätt kan de få verkan på hela slemhinnan.
Det vanligaste är att ge läkemedel som vissa former av cytostatika eller BCG (en typ av immunbehandling). Ibland ges behandlingen i samband med ingreppet TUR-B, men i andra fall ges den i form av en rad instillationer.
Vid ytlig blåscancer med hög malignitetsgrad (det vill säga att cellerna skiljer sig mycket från normala celler) och vid cancer in situ ges instillationsbehandling efter TUR-B för att utplåna tumörcellerna i slemhinnan. På det sättet hoppas man kunna stoppa sjukdomen från att utvecklas till en djupväxande cancer.
Den vanligaste behandlingen vid muskelinvasiv urinblåsecancer är att göra en radikalt syftande operation, det vill säga att man tar bort all tumörvävnad.
Ofta behandlas du då med cytostatika, cellgifter, en period innan operationen.
Operationen, som kallas cystektomi, innebär att hela urinblåsan opereras bort tillsammans med prostata och sädesblåsorna hos män och ofta tillsammans med livmodern, äggstockarna och en del av slidans framvägg hos kvinnor.
Vid operationen brukar man också ta prover från de lymfkörtlar som ligger närmast blåsan. Proverna undersöks sedan mikroskopiskt för att få veta om det finns spridning till lymfsystemet eller inte.
Det är en stor operation och den avslutas med att konstruera en ny urinväg, en så kallad urinavledning.
En vanlig urinavledningsmetod är att koppla ihop urinledarna med en liten bit tunntarm som leder ut urinen via ett hål i bukväggen till en stomipåse, en urostomi.
En annan metod är att med hjälp av en bit tarm skapa en reservoar för urinen. Reservoaren kan antingen placeras under bukväggen och tömmas regelbundet genom att man tappar sig med en kateter, kontinent urostomi, eller kopplas ihop med urinröret så att reservoaren fungerar som en konstgjord urinblåsa, blåssubstitut.
Vilken typ av urinavledning som passar dig beslutas tillsammans med din läkare, oftast efter att ha diskuterat med en stomiterapeut med särskild kunskap om urostomier. I beslutet vägs dina önskemål in och andra saker, som din ålder och ditt allmäntillstånd.
En bra vägledning i valet kan du ofta få av andra som opererats tidigare. Du kan få kontakt med dem via din läkare eller en patientförening.
Det sexuella samlivet kan påverkas av operationen. Det är bra att prata med din läkare om det.
I en del fall övervägs blåsbevarande strålbehandling )även om cystektomi är förstahandsvalet).
Under senare tid har strålbehandlingsmetoderna förbättrats och kan nu användas med större precision, för att mer exakt skilja tumören från den normala vävnaden runtomkring.
Det gör att det går att öka dosen strålning till urinblåsan samtidigt som omgivande vävnad påverkas mindre.
En fördel med strålbehandling, jämfört med operation, är att urinblåsan inte behöver tas bort.
Om den som är sjuk inte kan klara en stor operation av medicinska skäl eller inte vill opereras, erbjuds ofta strålbehandling för att bota cancern.
Behandlingen ges vanligen en gång dagligen fem dagar per vecka under cirka sex-sju veckor, ibland samtidigt med cytostatika.
Hos ungefär hälften av de som behandlas med strålning kan man förvänta sig att tumören försvinner helt. Men, risken för återfall är sannolikt något högre än bland de som opereras med hjälp av cystektomi.
När cancercellerna utsätts för strålning kan de inte längre dela sig och dör så småningom. Strålbehandlingen känns inte alls, men den kan ge en del biverkningar eftersom inte bara cancercellerna påverkas utan också friska celler nära tumören.
De vanligaste biverkningarna – diarréer, att behöva kissa ofta och sveda vid toalettbesök – brukar komma först vid slutet av behandlingen.
Hur man reagerar på strålbehandling är individuellt men för de flesta har biverkningarna minskat markant några veckor efter sista behandlingstillfället.
För alla som har en muskelinvasiv sjukdom och som ska behandlas i botande syfte bör cytostatika övervägas innan operation.
Risken för återfall minskas med cytostatikabehandlingen, sannolikt genom att spridda mikrometastaser försvinner hos en del.
Om utredningen visar att sjukdomen har spridit sig kan den som regel inte botas. Det gäller även då man av andra medicinska skäl inte kan ge radikal (botande) behandling.
Ofta sätter man då in symtomlindring, så kallad palliativ behandling.
Med hjälp av olika kombinationer av palliativ behandling går det ofta att lindra symtomen så mycket att det går att leva sitt ”vanliga” liv under lång tid.
En effektiv palliativ vård vid urinblåsecancer kräver oftast ett samarbete mellan flera olika specialister, i första hand onkologer, urologer, hemsjukvårdsläkare och vid behov smärtspecialister.
Om de palliativa behandlingarna:
Cytostatika kan krympa urinblåsecancern och spridda metastaser, vilket oftast leder till symtomlindring.
Chansen att bota sjukdomen med cytostatikabehandling är liten men för många kan sjukdomen bromsas och många kan leva längre med god livskvalitet.
Det finns flera olika typer av cytostatika och kombinationer av cytostatika som kan prövas. Cytostatika bör övervägas för alla som har en spridd urinblåsecancer.
Under senare år har det skett ett stort genombrott när det gäller utvecklingen av nya immunterapier för personer med lokalt avancerad och spridd urinblåsecancer.
I dag finns tre olika läkemedel som är godkända i Sverige att använda när någon har spridd urinblåsecancer.
Immunterapi med antikroppar aktiverar kroppens eget immunförsvar. En del svarar bra och effektivt på sådan behandling under lång tid.
Generellt sett klarar kroppen sådan immunterapi bättre än cytostatika men för en del kan biverkningarna av immunterapi vara besvärliga. Biverkningar kan också uppstå sent i behandlingsförloppet.
Lindrande strålbehandling mot urinblåsan kan ges för att minska cancersmärta eller för att hindra blödning från tumören.
Man ger då en lägre total stråldos än vid radikal strålbehandling, och behandlingen ges under kortare tid.
Strålbehandling kan också effektivt lindra smärtor från metastaser i andra delar av kroppen.
Om cancern ger besvärande blödningar kan man ibland genomföra en lindrande TUR-B- operation. Om besvären återkommer kan man upprepa ingreppet.
Det är vanligt att uppleva smärta någon gång under sjukdomsförloppet med spridd urinblåsecancer. Därför är smärtlindring en viktig del av behandlingen.
Ofta klarar man sig under lång tid med relativt svaga värkmediciner om de tas regelbundet.
Om du drabbas av svårare smärtor är det viktigt att veta att det nästan alltid finns effektiv smärtlindring, även vid mycket utbredd sjukdom.
Tumörena delas in i olika stadier:
När man pratar om olika tumörtyper kan de här stadieindelningar användas tillsammans med malignitetsgraden för att visa storleken och hur allvarlig tumören är, till exempel TaG1.
Malignitetsgradering klassificeras enligt ett speciellt system, oftast enligt en 3-gradig skala:
Det är viktigt för läkare att känna till sjukdomens stadium och malignitetsgrad för att kunna föreslå bästa möjliga behandling för varje person.
Tumörstadier vid olika typer av urinblåsecancer:
Ytlig urinblåsecancer innebär att tumören antingen bara växer i slemhinnan (stadium Ta) eller ner i det tunna kärl och bindvävsskiktet under slemhinnan (stadium T1).
I de här fallen kan all tumörvävnad tas bort med hjälp av TUR-B och operationscystoskop.
Risken för spridning till andra delar av kroppen är liten vid ytlig urinblåsecancer, och särskilt liten är risken vid grad 1- och 2-tumörer i stadium Ta.
De flesta ytliga tumörer i urinblåsan är sådana tumörtyper. Övriga ytliga tumörtyper (T1G2, TaG3 och T1G3) utgör en minoritet och innebär en ökad risk för att senare växa på djupet.
I och med risken överväger man vid de här mer ovanliga tumörtyperna ofta någon form av kompletterande lokalbehandling med exempelvis immunterapi eller cytostatika utöver TUR-B.
Urinblåsecancer cancer in situ bildar aldrig någon synlig tumör (stadium Tis).
Vid cancer in situ i urinblåsan (Tis) begränsas sjukdomen till slemhinnan. Det finns inte någon synlig tumör men ibland finns jämna, rodnande delar i den drabbade slemhinnan.
Oftast finns cancer in situ tillsammans med en annan tumör, i ett annat stadium, i urinblåsan. Men, den kan också förekomma ensam.
Cancer in situ i urinblåsan är inget förstadium till cancer utan en form av urinblåsecancer som obehandlad löper stor risk att utvecklas till muskelinvasiv cancer.
I ungefär en tredjedel av fallen av urinblåsecancer rör det sig om tumörer som växt sig djupare in i blåsväggen.
Det sker antingen i blåsmuskulaturen (stadium T2) eller genom blåsmuskulaturen och ut i vävnader som är runt urinblåsan (stadium T3) eller till omgivande organ (stadium T4).
För att om möjligt få bort all tumörvävnad krävs en mer omfattande behandling än vad som erbjuds via TUR-B.
Hur djupt tumören växer i blåsväggen bedömer man genom att se på de vävnadsprover från olika djup som tas vid TUR-B, genom att känna på urinblåsan i ordentlig muskelavslappning vid operationen och genom en kompletterande datortomografi eller magnetkameraundersökning.
När tumören vuxit in i blåsmuskeln finns en ökad risk att den sprids och bildar metastaser, dottertumörer, i andra delar av kroppen. Det utreds genom datortomografi av buk och bröstkorg och i vissa fall med isotopröntgen av skelettet eller magnetkameraundersökning.

Få vår broschyr om urinblåsecancer som praktisk pdf och läs när du har tid.
Genom att skicka din e-postadress samtycker du till att vi behandlar din e-postadress för att skicka information löpande. Läs mer i vår integritetspolicy

Få vår broschyr om urinblåsecancer som praktisk pdf och läs när du har tid.
Genom att skicka din e-postadress samtycker du till att vi behandlar din e-postadress för att skicka information löpande. Läs mer i vår integritetspolicy
Genom att skicka din e-postadress samtycker du till att vi behandlar din e-postadress för att skicka information löpande. Läs mer i vår integritetspolicy
Cancer i urinblåsan har ökat under ett antal år. En förklaring anses vara tidigare och säkrare diagnos, men det finns också andra saker som ökar risken för att drabbas av urinblåsecancer:
I Sverige upptäcks drygt 3 000 nya fall av urinblåsecancer varje år. Ytterligare ett hundratal personer får en liknande typ av cancer i slemhinnan i andra delar av urinvägarna, som njurbäcken och urinledare.
Sjukdomen är tre gånger vanligare hos män än hos kvinnor. De flesta som drabbas är 65 år eller äldre. Sjukdomen är ovanlig före 45 års ålder.
Läs om statistik för urinblåsecancer
Prognosen för urinblåsecancer varierar beroende på om cancern är ytlig eller om den har vuxit in i muskulaturen.
Ytligt växande tumörer kan återkomma och behandlingarna kan behöva upprepas. Hos cirka en tredjedel kan ytliga tumörer med tiden utvecklas och börja växa in i muskulaturen.
Om tumören har spridit sig i kroppen ges behandling för att bromsa sjukdomsutvecklingen och lindra symtom.
Det är långt fler än hälften med urinblåsecancer som lever 10 år efter diagnosen.
Varje persons sjukdom är individuell så prata med din läkare vad som gäller för just dig.
Cancer i urinblåsa eller övriga urinvägar hos kvinnor och män relativ 5- respektive 10-årsöverlevnad 1980-2020. Ålderstandardisering enligt Cancer Survival Standard.
Grafen visar hur många procent som beräknas leva fem respektive tio år efter att ha fått sin cancerdiagnos.
Läs mer om överlevnad och annan statistik för urinblåsecancer
*urinblåsecancer och cancer i övriga urinvägar.
Redan när du fått besked om att du har urinblåsecancer bör sjukvården sätta igång planeringen av din rehabilitering, så att du efter genomgången behandling kan leva ett så bra liv som möjligt, både kroppsligt och själsligt.
Din kontaktsjuksköterska har ansvar för att planera och samordna din rehabilitering.
Läs mer om cancerrehabilitering
Läs mer om bäckencancerrehabilitering
Du ska följas upp efter en urinblåsecancer för att tidigt kunna hitta återfall, nya tumörer och för att få den rehabilitering du behöver.
Hur ofta du kontrolleras varierar beroende på vilket stadium din cancer var i och vilken behandling du har fått.
De första åren görs kontroller flera gånger per år (hur många varierar) för att med tiden bli en gång om året. En del kontrolleras under 5-10 år medan andra måste gå på kontroller resten av livet.
Om du har kvar din urinblåsa görs en cystoskopi i samband med din kontroll, men om den har opererats bort följs du med hjälp av skiktröntgen, datortomografi, och blodprover.
Om du får nya symtom som blod i urinen, feber, känner dig kissnödig nästan hela tiden, har smärta i flanken, det vill säga vid midjan (under nedersta revbenet), ska du höra av dig till din kontaktsjuksköterska.
Du ska också höra av dig om du har hudproblem runt din stomi eller får svullna ben eller blir svullen runt könsorganen.
Har du frågor och funderingar om cancer är du varmt välkommen att kontakta oss på Cancerlinjen.
Linjen är bemannad av legitimerad vårdpersonal med lång erfarenhet av cancervård.
Ring 010-199 10 10 eller skicka ett mejl till Cancerlinjen.
Riksförbundet för stomi- och reservoaropererade, är en ideell handikapporganisation för dig som är eller kommer att bli stomi- eller reservoaropererad och för dig som har andra funktionsförändringar i urinvägar respektive tarmkanal.
Blåscancerförbundet är en ideell patientförening för dig som har drabbats av urinblåsecancer.
Att få ett cancerbesked kan vara svårt. Det är vanligt att reagera med oro, nedstämdhet och känslor av overklighet. För många kan det vara skönt att dela sina tankar med andra eller få veta hur andra har hanterat känslorna.
Efter cancerbeskedet finns det också praktiska saker som måste tas om hand. Det kan handla om allt från sjukskrivning och ekonomi till hjälpmedel och rättigheter.
Få praktiska råd efter cancerbeskedet
Efter ett cancerbesked har du rätt till en kontaktsjuksköterska. Kontaktsjuksköterskan är med och samordnar vården, hjälper dig att veta vad som händer och fungerar som en central kontaktperson för dig som är sjuk och för närstående.
Vad gör en kontaktsjuksköterska?
För de som är närstående till någon som är sjuk kan det vara skönt att lära sig mer om sjukdomen och få tips och råd på hur man kan stötta.
För dig som är närstående till någon med cancer
Kunskapsbanken är ett kunskapsstöd för cancervården med alla nationella vårdprogram, standardiserade vårdförlopp (SVF) och Nationella regimbiblioteket från Regionala cancercentrum.
Kunskapsbanken, Regionala cancercentrum
Cancerfondens expertråd består av docenter, professorer, överläkare, diagnosansvariga och specialister inom onkologi, hematologi, kirurgi, gynekologi, urologi och dermatoskopi som faktagranskar våra texter.
Internetmedicin är en kunskapsdatabas för läkare med översikter för diagnostik och behandling av sjukdomstillstånd.
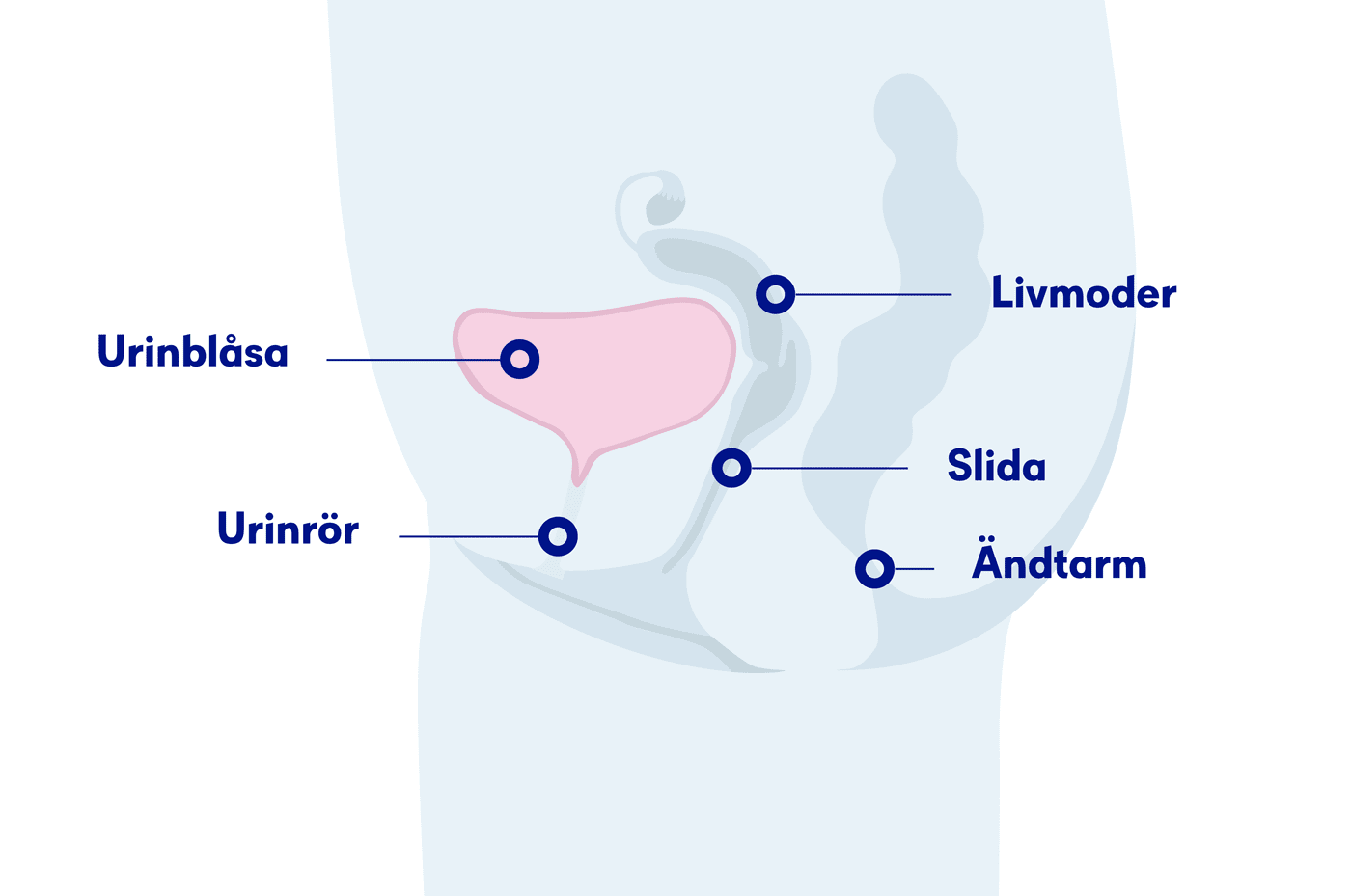
Urinblåsan fungerar som behållare för urinen och finns i nedre delen av bäckenet. Urinen bildas i njurarna och transporteras genom urinledarna till blåsan.
Från blåsan töms urinen via urinröret. Kvinnans urinrör är fyra centimeter långt, medan mannens är cirka 20 centimeter. Urinblåsans vägg är några millimeter tjock och består av muskelvävnad som på insidan är klädd med en slemhinna.
Urinblåsans slemhinna, övergångsepitelet, har speciella egenskaper som hindrar urinen från att tränga ut i blåsväggen.
Muskelvävnaden gör blåsan töjbar. Den blir större efterhand som den fylls med urin och vid en viss fyllnad kommer trängningskänslan.
Nerver i urinblåsans vägg signalerar till hjärnan, som i sin tur beordrar musklerna i blåsans vägg att dra ihop sig. Samtidigt öppnas den inre urinrörsmynningen.
Att man håller tätt tills man kommer till toaletten beror på att slutmuskeln nedanför blåshalsen till stor del är viljestyrd och öppnas först när man vill kissa.
Hittade du informationen du sökte?
Genom att gå vidare samtycker jag till att mina personuppgifter behandlas i enlighet med Cancerfondens integritetspolicy.